Рак мочевого пузыря (стенки)
Рак мочевого пузыря (РМП) – тяжелое заболевание, для которого характерно рецидивирование и прогрессирование, а также не разработана система активного выявление.
РМП – наиболее часто встречаемая злокачественная опухоль мочевыводящих путей, по распространенности в мире, в структуре онкологических заболеваний для обоих полов, занимает 11-е место. По Российской Федерации РМП занимает 9-е место среди мужчин и 16-е среди женщин. По возрастному составу, средний возраст заболевших в России мужчин – 66,3 года, женщин 69,4 года.
Факторы риска
Рак мочевого пузыря – полиэтиологическое заболевание. В основном РМП связано с влиянием канцерогенных веществ, выделяемых с мочой.
Взаимосвязь профессиональных вредностей с РМП известна более 100 лет. Было отмечено, что смертность от рака мочевого пузыря у рабочих красильных и резиновых производств в 30 раз выше, чем в популяции.
Курение повышает риск возникновения рака мочевого пузыря в 2-3 раза. Имеется прямая связь между риском развития заболевания, количеством выкуриваемых сигарет, длительностью курения, видом табачной продукции. У больных перенесших облучение области таза, по поводу рака цервикального канала, яичников, простаты, риск возникновения РМП в 2-4 раза выше и был пропорционален величине дозы облучения. Среди заболевших шистосоматозом РМП развивается чаще, чем в популяции. Риск развития РМП повышается у больных хроническим циститом, с камнями мочевого пузыря, явлениями уростаза.

Профилактика
Профилактика РМП направлена прежде всего на устранение вредных канцерогенных веществ, воздействующих на стенки мочевого пузыря, предотвращение и лечение хронических инфекций мочевыводящих путей, снижение количества курящих среди населения.
Скрининг
В настоящее время скрининг РМП не проводится, потому как ни одно из многочисленных исследований с применением скрининговых программ не оказалась эффективной. В 2006 году, только 3,4% пациентов выявлено при профессиональных осмотрах.
Диагностика
В первую очередь верным путем к постановке верного диагноза – сбор анамнеза.
Клинические проявления заболевания, зачастую протекают бессимптомно или же имеет сходные симптомы с другими урологическими заболеваниями, такими как инфекции мочевыделительной системы, мочекаменная болезнь, простатит и т.д.
- Гематурия (наличие крови в моче) – ведущий симптом рака мочевого пузыря. От 2 до 13 % - таких значений, бессимптомная макрогематурия может достигать в популяции. РМП может проявляться как однократным эпизодом гематурии или макрогематурии, так и тотальной макрогематурией, приводящей к тампонаде мочевого пузыря. Однако, степень гематурии не отражает размеров опухоли и стадии заболевания. Зачастую, при начальных стадиях заболевания, возможны однократные, периодические эпизоды примеси крови в моче, по поводу чего пациент возможно не сразу и обращается к доктору.
- Дизурия – учащенное и болезненное мочеиспускание с наличием императивных позывов (кровь в моче).
- Боль в мошонке или над лоном – первоначально связана с актом мочеиспускания, а в последующем становится постоянной. Боль возникает в промежности, области крестца. Симптомы повествующие о местнораспространенном опухолевом процессе. Также в некоторых случаях отмечается боль в поясничной области, что может свидетельствовать о прорастании опухоли в мочеточники, с последующим образованием гидронефроза.
Также имеется ряд симптомов, свидетельствующих о генерализации процесса: слабость, быстрая утомляемость, резкая потеря массы тела, анорексия, боли у мужчин при мочеиспускании.
Макрогематурия – показание к исследованию мочевой системы на предмет наличия конкрементов и опухоли слизистой оболочки верхних мочевых путей и мочевого пузыря. Трехстаканная проба позволяет оценить уровень локализации макрогематурии.
Уретроцистоскопия (инструментальный метод исследования мочевого пузыря) с биопсией – обязательный и основной метод обследования. При осмотре мочевого пузыря важно оценить характер роста новообразования (экзофитный, эндофитный, смешанный), размеры, локализацию, количество и т.д. Помимо прочего необходимо оценить состояние слизистой не вовлеченной в процесс, а также слизистой мочеиспускательного канала для того, чтобы выработать план лечения. Выполняют биопсию выявленных опухолевых образований или участков измененной слизистой.
Ультразвуковое исследование проводят при наполненном мочевом пузыре. Оно дает возможность оценить расположение, размеры, структуру и характер роста опухоли. Информативность метода резко снижается при размерах опухоли менее 5 мм.
Компьютерная томография а также Магнитно-резонансная томография – методы наиболее информативные как при опухолях на ранних стадиях, так и при опухолях местнораспространенных (стадия 3-4).
Лечение
У 70% с впервые выявленным раком мочевого пузыря имеется поверхностная опухоль. У 30% больных встречается мультифокальное поражение слизистой оболочки мочевого пузыря. В 40-80% случаев посте трансуретральной резекции в течение 6-12 месяцев развивается рецидив. У 10-20% больных – инвазивный рак.
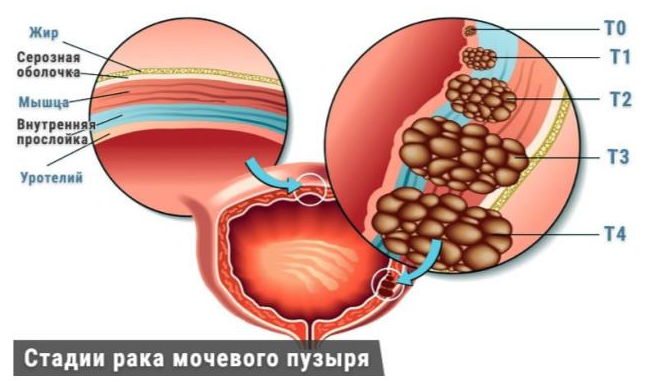
Поверхностный рак включает следующие категории:
- Та – неинвазивная папиллярная карцинома (60%)
- Тis – карцинома in situ (10%)
- Т1 – опухоль распространяется на субэпителиальную соединительную ткань (30%)
Целью лечения является:
- Удаление опухоли
- Профилактика рецидива
- Предотвращение развития прорастающей опухоли.
Трансуретральная резекция мочевого пузыря ТУРМП– метод с которого начинают лечение поверхностного рака мочевого пузыря (за исключением больных с тотальным поражением мочевого пузыря, им показана лапарокопическая цистэктомия (удаление мочевого пузыря)). При ТУРМП удаляют все видимые опухоли. Отдельно удаляют экзофитный компонент и основание опухоли. Это необходимо для дальнейшего стадирования опухолевого процесса, так как в зависимости от результатов вырабатывают дальнейшую тактику лечения.
Внутрипузырная химиотерапия препаратом митомицин С приводит к снижению рецидивов, увеличению продолжительности безрецидивного течения, однако не сказывается на частоте прогрессирования процесса и выживаемости.
Хотя внедренная в практику ТУРМП сама по себе может привести к полному удалению поверхностных опухолей, они часто рецидивируют и могут прогрессировать в инвазивные формы. Высокая вероятность развития рецидива в первые 3 месяца показывает, что ТУРМП является недостаточной. Показано, что ранняя однократная инстилляция мочевого пузыря в послеоперационном периоде препаратом митомицин способствует разрушению циркулирующих опухолевых клеток, оказывает аблационный эффект на остаточные опухолевые клетки в области проведенной резекции и на небольшие, упущенные из виду опухоли.
Из-за отсутствия неинвазивного метода, который смог бы заменить цистоскопию, для последующего наблюдения используют регулярные цистоскопии.
Инвазивный (прорастающий) рак мочевого пузыря
Ведущее значение в лечении больных раком мочевого пузыря имеет оперативное лечение. Стандартный подход к лечению таких больных – это радикальная цистэктомия (удаление мочевого пузыря). Но, несмотря на лучшие результаты радикальной цистэктомии, актуальным все же остаются органосохраняющие операции (ТУРМП).
Радикальная цистэктомия для мужчин в стандартном объеме составляет – удаление единым блоком мочевого пузыря с покрывающей его брюшиной и клетчаткой, предстательной железой с семенными пузырьками, двусторонняя тазовая лимфаденэктомия (удаление лимфатических узлов). Поскольку при данном оперативном лечении возникает эректильная дисфункция, возможно выполнение нервосберегающей операции с сохранение кавернозных сосудисто-нервных пучков. Сохранение потенции обеспечивается в 60 % наблюдений.
В отношении женщин стандартный объем оперативного лечения составляет - удаление мочевого пузыря с покрывающей его брюшиной и клетчаткой, удаление матки с придатками, резекцию передней стенки влагалища (введение катетера в мочевой пузырь у женщин).
Классификация видов отведения мочи после удаления мочевого пузыря:
- Наружное отведение мочи (уретерокутанеостомия, кишечная пластика с формированием «сухих» и «влажных» стом);
- Отведение мочи в непрерывный кишечник (уретеросигмостомия)
- Создание мочевых резервуаров, обеспечивающих возможность самостоятельного контролируемого мочеиспускания.
- Операция типа Бриккера (уретероилеокутанеостомия) – операция по отведению мочи в выделенный участок подвздошной кишки. Широко распространенная методика.
Дальнейшее ведение
При органосохраняющем лечении: цистоскопическое исследование с цитологическим анализом мочи, УЗИ малого таза, брюшной полости, биохимический и общий анализ крови в первые 2 года 1 раз в 3 месяца, в 3 и 4 год 1 раз в 6 месяцев, затем 1 раз в год.
- рентген грудной клетки 1 раз в 6 месяцев
- КТ, МРТ 1 раз в год.
При радикальной цистэктомии:
- УЗИ малого таза, брюшной полости, почек, рентген грудной клетки, общий и биохимический анализ крови 1 раз в 3 месяца в течение 1-ого года, в следующие 3 года 1 раз в 6 месяцев, далее ежегодно.
- КТ и МРТ 1-2 раза в год.
Сканирование костей скелета, КТ грудной клетки выполняют при подозрении на наличие отдаленных метастазов для динамического наблюдения за больными генерализованным раком мочевого пузыря.
Урология в Москве практикует лечение таких заболеваний, как: хронический простатит, острый и хронический пиелонефрит (воспаление почки) в стадии обострения у детей и взрослых, лечение предстательной железы и другое.
О ценовой политике или записи на прием, Вы можете узнать на нашем сайте.







